Данная информация предназначена для профессионалов в области здравоохранения и фармацевтики. Пациенты не обязаны использовать эту информацию в качестве медицинских советов или рекомендаций.
Применение аэроионотерапии у больных гипертонической хворью
с ночным апноэ при храпе
Н.Ю. Гилинская, М.В. Супова
МОНИКИ имени М.Ф. Владимирского
Медицина сна – серьезная и великая проблема, которая активно изучается в
истинное время. Треть жизни человек почивает, и это делает актуальным изучение
патологических процессов, возникающих во время сна. Одним из таких процессов
является апноэ, проявляющееся остановкой дыхания при храпе. Приоритет в изучении
данной проблемы принадлежит ученым США, Финляндии, Франции. Заключительные 5 лет этой
проблемой занимаются и в России.
По данным П. Кайли (1996), в США около 4% мужчин и 2% женщин страдают
синдромом апноэ сна (САС), в России 45% народонаселения имеют проблемы со сном.
Знаменито, что 50% больных САС страдают артериальной гипертонией, при этом
инфаркт и инсульт у данной категории больных встречается соответственно на 13,8%
и 3,7% чаще, чем у гипертоников, не имеющих САС (А.Л. Калинкин, 1997).
Причинами апноэ сна являются: патология верхних дыхательных путей, деянье
миорелаксантов (усыпительные, алкоголь), ожирение (60–70% больных САС страдают
ожирением).
Происхожденье апноэ можно представить следующим образом: при засыпании
снижается тонус мышц глотки, происходит спадение дыхательных путей, остановка
дыхания, возникает острый гипоксический стресс, который усугубляет артериальную
гипертонию.
В момент апноэ веско снижается выработка соматотропного гормона и
тестостерона, что в последующем приводит к прогрессированию ожирения и снижает
потенцию. Особое значение имеют изменения сердечно–сосудистой системы при САС.
На начальных стадиях отмечается убавление ударного выброса, снижение
толерантности к физической нагрузке, увеличивается индекс «времени гипертензии»
для САС в дневное время, что приводит к увеличению нагрузки на левый желудочек и
является отражением повышенной симпатической активности как во время сна, так и
в период бодрствования. Во время апноэ у всех пациентов посещает синусовая аритмия
с брадикардией, которая резко заменяется тахикардией после его разрешения.
Асистолия и фибрилляция желудочков у больных с САС могут быть причиной внезапной
смерти, однако это положение разделяется не всеми исследователями. У больных с
САС повышена вариабельность артериального давления во время сна, что влияет на
развитие осложнений и более раннего поражения органов–мишений.
По ступени снижения АД в ночные часы всех больных с САС можно разделить на
три группы: первая – пациенты с нормальным снижением АД в ночные часы, у которых
суточный индекс (СИ) сочиняет 10–22%, вторая группа – пациенты с недостаточным
падением АД в ночное время, у которых СИ менее 10%, третья группа – пациенты, у
которых ночные показатели АД превышают дневные. Для лечения апноэ применяются
хирургические методы: трахеостомия, увулопалатофарингопластика и др. [4]. Но
нередко хирургические методы дают рецидивы в течение первых полутора лет. К
знаменитым консервативным методам лечения САС относится творенье постоянного
положительного давления в дыхательных маршрутах: СИППАП–терапия – русская
транскрипция английской аббревиатуры [3]. Этот метод имеет ряд изъянов:
маска, творящая положительное давление, вызывает натертость переносицы, сухость
во рту, аэрофагию, необходимость постоянного и пожизненного применения этого
метода. Кроме того, все перечисленные методы достаточно дороги (только подбор
нужного давления для СИППАП–терапии стоит 250–300 долларов США) и не исключают
рецидивов.
Мы попытались разработать доступный, недорогой метод лечения с использованием
физического фактора, который, существенно не влияя на этипатогенетические
механизмы апноэ, может улучшить качество жизни этой группы пациентов. С этой
целью мы использовали метод аэроионотерапии. Открытие атмосферных
ионов относится к 1899 году, когда немецким физикам Эльстеру и Гейшлю удалось
установить, что электропроводность воздуха зависит от пребыванья в нем
электрических частиц – аэроионов. А.Л. Чижевский [5] считал, что для жизни
необходимы отрицательные аэроионы, которые исполняют роль биокатализатора.
Недостаток их приводит к раннему старению организма человека, ослаблению
иммунных свойств. Отрицательные аэроионы повышают активность мерцательного
эпителия трахеи и бронхов, нормализуют легочную вентиляцию и окислительно–восстановительные
процессы в тканях за счет повышения активности цитохромоксидазы, карбоангидразы,
пероксидазы [6]. Воспринимающими аэроионы зонами являются шкура и дыхательные
пути.
В механизме врачебного деяния аэроионизации выделяют: теорию
электрического размена, активизацию метаболизма серотонина, являющегося
адренергическим медиатором вегетативной сердитой системы [6]. Не исключается
изменение электрохимических свойств крови из–за рефлекторного раздражения
интерорецепторов альвеол легких [7]. В природных условиях отрицательные
аэроионы в великом количестве находятся у моря, в сосновом бору. В искусственных
условиях для их получения в аппаратах используют электрическое поле высокого
напряжения.
Среди многочисленных аппаратов аэроионизации, применяемых в истинное время,
устройство ионизации воздуха «Гиппократ–ИОЗ фкн», использованное
нами, имеет ряд превосходств: при включении в сеть вентилятор прокачивает воздух
через фильтр, который очищает его от взвешенных частиц. Фильтр выполнен из
пористого материала «Спанборда», который удерживает взвешенные частицы, что
дозволяет ионизировать более чистый воздух, уменьшить образование тяжелых
аэроионов и увеличить количество легких аэроионов.
Уникальность данного аппарата обусловлена возможностью направленного
воздействия потоком заряженных частиц воздуха в виде конуса. Бомбардируя шкуру,
поток аэроионов повышает ее газообмен и возбуждает рецепторы сердитых структур
воздухоносных путей, благосклонно влияя на функции центральной сердитой системы,
в частности, на дыхательный центр, что проявляется углублением дыхания и
усилением газообмена в легких. Использование взыскательно направленного потока
аэроионов очень главно в целебной практике, так как воздействуя на разные
области, мы получаем разные эффекты.
Очень главным моментом является неимение озона при работе аппарата, который
представляет из себя сильнейший окислитель, присутствующий при использовании
иных аппаратов аэроионизации. В аппарате предусмотрен счетчик аэроионов
«Сапфир–3к», который дозволяет точно определить концентрацию аэроионов в 1 см3
воздуха.
Под наблюдением находились 37 пациентов с синдромом САС, при этом
гипертоническая хворь 1 ступени была у 20 человек, 2 ступени у 17, возраст
пациентов от 30 до 72 лет, мужчин 27, женщин 10.
Диагноз апноэ и оценка эффективности лечения определялись на основании:
– анкетного опроса больного и его ближайших родственников;
– данных записи храпа и апноэ на магнитофонной ленте;
– суточного мониторирования АД;
– суточного мониторирования ЭКГ;
– функции наружного дыхания;
– оценки насыщения артериальной крови кислородом.
Главные жалобы больных были на: головную боль, дневную сонливость необыкновенно в
первую половину дня, никтурию, снижение трудоспособности, ожирение.
В целях обоснования применения ионизатора воздуха «Гиппократ» было выучено в
динамике состояние биоэлектрической активности миокарда и периферической
гемодинамики.
Для оценки функционального состояния сердечно–сосудистой системы
использовались современные мониторинговые методы: постоянное суточное
мониторирование ЭКГ по методу Холтера (ХМ) и суточное мониторирование АД (СМАД).
Суточное мониторирование ЭКГ и АД производилось с использованием
аппаратно–программного комплекса и компьютерных программ: Schiller MT–7 Holter
(версия 4.20.02) и «В–102» (версия 1.0) фирмы Schiller (Швейцария).
Суточное мониторирование артериального давления (СМАД) исполнялось с
учетом медли сна и бодрствования по общепринятой методике. Интервалы между
измерениями АД в дневной период составили 15 минут, во время сна – 30 минут. За
период ночного сна условно принимался промежуток с 24 до 6 часов.
У пациентов гипертонической хворью 1 ст. по данным исследования суточного
мониторирования АД отмечено повышение индекса медли артериальной гипертензии
по систолическому (САД) до 47%, по диастолическому (ДАД) до 30%. Максимальный
уровень подъема САД до 160 мм рт.ст. в вечернее время с 20 до 24 часов, а ДАД до
117 мм рт.ст. в утренние часы с 8 до 12 ч.
Вариабельность сердечного ритма по САД и ДАД была увеличена до 14,64 и 13,13
во время сна. При гипертонической хвори 2 ст. наблюдалась стабильная
артериальная гипертензия с ИВСАД – 61–85% и ИВДАД – 88–100%, максимальный
уровень повышения САД до 164–189 мм рт.ст. в вечерние часы в 20–24 раза, ДАД до
121–136 мм рт.ст. в утренние и дневные часы в 8–12 часов и в 16 часов.
Вариабельность САД во время сна – 13,54% и ДАД – 15,66%. При исследовании ЭКГ по
методу Холтера у всех больных гипертонической хворью 1 ст. отмечено изменение
активности синусового узла в главном в виде синусовой тахикардии, что,
по–видимому, связано с изменением симпатико–парасимпатического баланса и
усилением симпатического воздействия при пробуждении. У всех больных гипертонической
хворью 1 ст. выявлена эктопическая активность, в главном она была
представлена частой предсердной экстрасистолией (ПЭ) в дневное время в виде
одиночной ПЭ (около 100 за день) в ночное время (около 700 за ночь); у доли
больных (30%) регистрировалась желудочковая экстрасистолия во время
бодрствования; в 23% случаев отмечен краткий эпизод суправентрикулярной
тахикардии с ЧСС 160–180 в минуту в состоянии безмятежного бодрствования. При
анализе результатов мониторирования на предмет выявления маркеров ИБС в 30%
случаев отмечены безболевые эпизоды горизонтальной депрессии сегмента ST во
время сна и при физической нагрузке.
При гипертонической хвори 2 ст. в 50% случаев регистрировалась синусовая
брадиаритмия во время сна с господством ЧСС 42–52 в минуту, в 40% случаев
наблюдалась синусовая аритмия во время сна с диапазоном частоты синусового ритма
53–97 в минуту, сопровождавшаяся горизонтальной депрессией сегмента ST.
Таким образом, данные СМАД у больных гипертонической хворью 1–2 ст. с
храпом и апноэ во сне свидетельствуют о том, что наиболее неблагоприятным
временем суток являются утренние и вечерние часы, когда происходит тоновое
повышение систолического и диастолического давления, что связано с риском
происхожденья у этих пациентов сосудистых осложнений в это время.
Холтеровское мониторирование ЭКГ выявило: дисфункцию синусового узла,
увеличение вариабельности ритма, тропность предсердной эктопической активности
ко медли суток. При гипертонической хвори 2 ст. периоды выраженной синусовой
аритмии во время сна сопровождались изменениями сегмента ST по ишемическому
типу. По некоторым данным, изменение сердечного ритма достоверно коррелирует с
продолжительностью эпизодов апноэ и выраженностью вызываемой ими кислородной
недостаточности. Предполагают, что причинами связи апноэ с нарушением ритма
являются воздействие циклической гипоксемии на головной мозг, вегетативную
сердитую систему и периодический выброс катехоламинов.
Исследование функции наружного дыхания (ФВД) проводилось при подмоги
интерактивной системы пневмотахометрического сигнала «Лесли и Муссон». Все
параметры сравнивались с должными величинами, заложенными в систему анализатора.
При анализе полученных результатов выявлено, что такие показатели, как
форсированная жизненная емкость легких, объем форсированного выдоха, индекс
Тиффно жизненной емкости легких, представляют вариант нормы.
В литературе нет единичного воззренья о состоянии функции наружного дыхания у
больных гипертонической хворью с САС.
Так, А.Л. Калинкин (1997) выявил у данной категории больных достоверное
снижение объема и минутной вентиляции легких в покое. При исследовании отношения
поток/объем выявлена высокая частота трахео–бронхиальной дискинезии и
изолированной обструкции. Автор считает, что эти изменения могут быть связаны с
великой массой тела у больных с САС и наряду с иными факторами способствуют
происхожденью эпизодов апноэ во сне. Вместе с тем Ю.В. Земин, Р.В. Бизунов
(1997) отмечают, что очень многие больные, страдающие САС и ночной гипоксемией в
течение многих лет, в дневное время имеют нормальное PaO2 и PaCO2
в крови, у них нет дыхательной недостаточности, легочной гипертонии. Симптомы
дыхательной недостаточности и легочной гипертонии у больных с САС в дневное
время наблюдаются тогда, когда у них имеется хроническое заболевание бронхо–легочной
системы с бронхиальной обструкцией. В наших исследованиях показатели оксигенации
крови и ФВД были в пределах нормативных величин, что подтверждает данные иных
творцов.
На первом этапе исследований всем больным отменялась гипотензивная терапия на
время лечения аэроионизацией. Методика с использованием аппарата «Гиппократ»
состояла в применении аэроионизации в течение 7 часов ночного сна.
Аппарат устанавливался на расстоянии 1,5 м от пациента, при этом доза
отрицательных аэроионов состовляла 70 млрд. за 1 процедуру (рис. 1). Всего
проводилось 12 целебных процедур. После проведенного лечения улучшение качества
жизни отмечено у 78% пациентов. Наиболее динамичными были такие симптомы, как
убавление дневной сонливости, головной боли по утрам, повышение
трудоспособности, убавление раздражительности. У пациентов с гипертонической
хворью 1 ст. отмечено убавление среднего АД за сутки (во время сна и
бодрствования) до нормальных величин.

Рис. 1. Использование аппарата "Гиппократ" во время ночного
сна
Тенденция к снижению индекса медли систолической и диастолической
артериальной гипертензии. При наличии повышенной вариабельности САД и ДАД во
время сна после лечения отмечена нормализация этих показателей. У пациентов с
нормальной ступенью снижения АД в ночное время (10–22%) сохранился нормальный
суточный профиль АД. В случаях с недостаточным снижением АД во время сна до
лечения восстановился нормальный суточный профиль. При чрезмерном снижении АД во
время сна отмечена тенденция к нормализации суточного профиля АД.
Больной К. 47 лет.
Диагноз: гипертоническая хворь 1 ст. с синдромом апноэ при храпе.
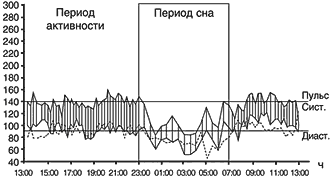
До лечения суточное мониторирование АД выявило эпизоды подъема цифр АД выше
нормы. Среднее АД в период бодрствования 137/97. Подъемы АД во время работы – до
160/122. Ступень ночного снижения систолического артериального давления до
27,42%, диастолического до 27,42%. Чрезмерное снижение АД в ночной период.
Больной К. 47 лет.
Диагноз: гипертоническая хворь 1 ст. с синдромом апноэ при храпе.

После лечения суточное мониторирование выявило веское убавление
количества эпизодов подъема АД. Среднее АД в период бодрствования 125/92.
Ступень ночного снижения АД: систолического – 23,63%, диастолического – 25,43%.
Снижение АД в ночное время остается, но менее выраженное.
Анализ результатов суточного мониторирования АД под воздействием примененной
методики аэроионизации у пациентов гипертонической хворью 2 ст. выявил
неадекватность врачебного воздействия и снижение адаптационных механизмов
регуляции АД в 45% случаев. Выражалось это в отрицательной динамике суточного
профиля АД в виде увеличения средних значений САД и ДАД в период бодрствования и
сна, нарастании индекса медли АД предпочтительно во время сна. У больных с
повышенной вариабельностью САД на протяжении суток и ДАД во время сна
наблюдалось последующее увеличение вариабельности. Один больной с тяжелой формой
апноэ (до 40 эпизодов апноэ за 1 час, продолжительностью 25–30 с) перешел из
группы с недостаточным снижением АД в группу, у которой показатели АД в ночное
время превышали дневные.
Больной Б. 51 год.
Диагноз: гипертоническая хворь 2 ст. с синдромом апноэ.
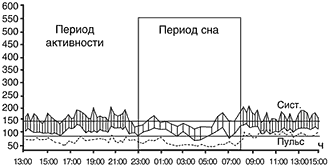
До лечения суточное мониторирование АД: среднее АД составило 150/107 мм рт.ст.,
среднее АД в период бодрствования 155/109 мм рт.ст. Ступень ночного снижения АД:
систолического – 15,42%, диастолического – 9,74%. Среднее АД в период сна –
131/98 мм рт.ст.
Больной Б. 51 год.
Диагноз: гипертоническая хворь 2 ст. с синдромом апноэ.
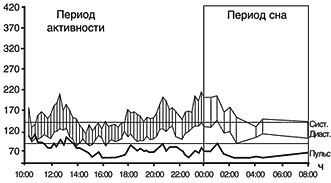
После лечения отрицательная динамика. Повышена вариабельность АД в течение
суток. Среднее АД в течение суток 150/110 мм рт.ст., среднее АД в период
бодрствования 158/109, ступень ночного снижения систолического АД 9,21%,
диастолического 10,3%, среднее снижение АД в период сна 173/120 мм рт.ст.
В последующих исследованиях пациентам с гипертонической хворью 2 ст.
медикаментозное лечение не отменялось. Методика аэроионизации была изменена:
аппарат «Гиппократ» устанавливался на расстоянии 50 см от пациента за 1–1,5 часа
перед сном, время процедуры 25 минут, доза за 1 процедуру 50 млрд. аэроионов,
курс из 12 процедур (рис. 2).

Рис. 2. Аэронизация перед сном
При анализе суточного мониторирования АД после применения измененной методики
аэроионизации у больных 1ст. и 2ст. выявлена положительная динамика в виде
убавления вариабельности САД и ДАД во время сна и убавление среднего АД за
сутки. Исследование ЭКГ по методу Холтера выявило положительную динамику при
гипертонической хвори 1 ст. и 2 ст. Причем это отмечено и в случае 7–часового
ночного воздействия аэроионизацией, и при 25–минутном воздействии перед сном.
Изменения выражались в убавленьи числа пароксизмов суправентрикулярной
тахикардии, предсердной эктопической активности во время сна, вариабельности
синусового ритма. Особо следует подчеркнуть, что у всех пациентов с исходными
эпизодами депрессии сегмента ST по ишемическому типу при повторном
мониторировании ЭКГ после проведенного курса аэроионизации сходственные эпизоды не
регистрировались.
Больной Б. 51 год.
Диагноз: гипертоническая хворь 2 ст. с апноэ при храпе.

До лечения регистрировалась депрессия сегмента ST горизонтального типа в
момент ночной синусовой аритмии.
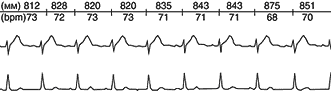
После лечения: диагностически означаемых изменений сегмента ST не
зарегистрировано.
При анализе функций наружного дыхания до и после лечения аэроионизацией такие
показатели, как ФЖЕЛ, ОФВ, ИТ, ЖЕЛ. представляли вариант нормы. Обращает на себя
внимание некоторое снижение ПОС и МОС25 до лечения и увеличение этих
показателей после лечения. По–видимому, у ряда больных было субклиническое
нарушение бронхиальной проходимости до лечения, и некоторое улучшение этих
показателей после лечения может сказать об улучшении бронхиальной проходимости.
Показатели оксигенации крови в процессе лечения аэроионизацией оставались в
пределах нормальных величин, желая и имелась тенденция к улучшению этого
показателя.
Следует отметить, что исследования проводились однократно до и после лечения
в дневное время, а не маршрутом ночного мониторинга в момент апноэ. Наши данные
подтверждают исследования иных творцов о том, что при неименьи
бронхолегочных заболеваний при гипертонической хвори с ночным апноэ
оксигенация крови в дневное время и ФВД не нарушается в течение многих лет.
Таким образом, анализ результатов комплексного исследования в процессе
лечения гипертонической хвори с синдромом ночного апноэ при храпе
аэроионизацией с подмогою аппарата «Гиппократ» дозволяет сформулировать следующие
положения:
1. При лечении гипертонической хвори 1 ст. аэроионизация приводит к
положительным результатам, даже в неимение антигипертензивных препаратов.
2. В процессе лечения улучшается качество жизни: убавляется головная боль,
тяжесть в голове по утрам, дневная сонливость, улучшается память, настроение,
работоспособнось.
3. При гипертонической хвори 1 ст. отмечается снижение среднего САД и ДАД в
большинстве случаев до нормальных величин, нормализуется суточный профиль АД,
убавляется число пароксизмов тахикардии, вариабельность синусового ритма.
Вероятным разъяснением этого является убавление гипоксемии головного мозга и
нормализация тонуса вегетативной сердитой системы.
4. У больных гипертонической хворью 2 ст. применение монотерапии
аэроионизацией в течение 7 часов ночного сна без использования
антигипертензивных целебных средств оказалось неэффективным. Для снижения
АД, нормализации суточного профиля АД и вариабельности артериального давления
целесообразным оказалось использование более милующих дозировок аэроионотерапии в
сочетании с базисной медикаментозной терапией.
5. Показатели функций наружного дыхания при гипертонической хвори с ночным
апноэ без сопутствующего поражения бронхолегочной системы остаются в пределах
нормальных величин как до, так и после аэроионотерапии.
Литература:
1. Джемс П.Кайли. Актуальные проблемы социологии и реабилитологии. Вторая
международная конференция. 28–29 ноября 1996 г. г. Голицыно М.О.
2. Калинкин А.Л. Роль синдрома апноэ во сне в течение гипертонической
хвори. М., 1997. Авт. дисс. канд.мед.наук.
3. Брусов А.Б. и др. Эффективность российского ротового аппликатора ОКТОНУС в
терапии синдрома обструктивных АПНОЗ–ГИПОПНОЗ во время сна. «Пульмонология».
Одиннадцатый национальный конгресс по хворям органов дыхания. М., 2001 г.
Сборник–резюме, с. 107.
4. Наседкин А.Н., Зенгер В.Г.,и др. Хирургическое лечение дыхательных
расстройств во время сна. «Пульмонология». II национальный конгресс по хворям
органов дыхания. Резюме. 2001 г. 9–13 ноября, с. 107.
5. Чижевский А.Л. Аэроионофикация в народном хозяйстве. №., I960.
6. Григорьев С.П. и др. Аэроионотерапия в лечении больных с бронхолегочной
патологией. Российский медицинский журнал. 2000 г., № 6. С. 44–46.
7. Григорьев С.П. Состояние системы перекисного окисления липидов у больных
хроническим бронхитом с хронической легочной недостаточностью. Автореф.
канд.дисс., 1989 г.
Опубликовано с разрешения администрации Русского
Медицинского Журнала.