ГЛАВА 40. НАРУШЕНИЯ ФУНКЦИИ ПОЧЕК
Фредерик Л. Ко (Frederik L. Сое)
Азотемия, олигурия и анурия
Азотемия
Для оценки скорости клубочковой фильтрации (СКФ) часто прибегают к поддержки измерения в сыворотке концентрации мочевины и креатинина. Оба эти вещества образуются соответственно в печени и мышцах с достаточно постоянной скоростью. Как отмечено в гл. 218, они полностью фильтруются в клубочках и не реабсорбируются в великом количестве в почечных канальцах. Следовательно, их клиренс практически может отражать СКФ. При ее убавленьи концентрация мочевины и креатинина в сыворотке увеличивается, т. е. возникает состояние, нарекаемое азотемией. Креатинин служит более надежным показателем, чем мочевина, потому что в меньшей ступени диффундирует из просвета канальца в кровь, находящуюся в околоканальцевом пространстве. Снижаться СКФ может как в отдельных, так и одновременно во всех функционирующих нефронах (табл. 40-1).
Сниженная скорость клубочковой фильтрации отдельного нефрона (СКФОН) при неизмененной функции почечного канальца.Важной реакцией почки на интенсивный натрийконсервирующий стимул, такой как обезвоживание внеклеточного пространства, служит убавление СКФОН с последующей усиленной реабсорбцией того маленького количества хлорида натрия и воды, которое поступает в канальцы. Развившаяся при этом азотемия именуется преренальной, при которой концентрация ионов натрия в моче становится менее 20 ммоль/л (очень часто ниже 1 ммоль/л; см. табл. 40-1). В качестве дополнительного расчетного показателя преренальной азотемии можно использовать фракционную экскрецию ионов натрия (см. гл. 219). Истощение внеклеточного объема жидкости стимулирует секрецию вазопрессина, что в свою очередь обеспечивает полную проницаемость для воды дистальных отделов канальцев и собирательных протоков. В связи с этим при маленький скорости тока жидкости через петли нефрона (Генле) и собирательные протоки работа концентрирующего механизма внутреннего слоя мозгового вещества почки (см. гл. 218) оказывается очень эффективной. В результате та часть фильтрата, которая не была реабсорбирована в проксимальных канальцах, подвергается максимальному осмотическому концентрированию. Объем мочи сокращается, и ее осмотичность достигает величины более 500 мОсмоль/л (воды). Главное количество отфильтрованного в клубочках креатинина не подвергается канальцевой реабсорбции. В связи с этим отношение концентрации этого вещества в моче (М) к его концентрации в плазме (П), т. е. отношение М/П, очень велико (40 ЕД и более). Содержание азота мочевины в крови (АМК) превышает содержание креатинина в сыворотке, поскольку мочевина опять диффундирует в кровь более полно, чем креатинин. В норме отношение АМК к концентрации креатинина в сыворотке сочиняет 10:1. При обезвоживании внеклеточного пространства это отношение увеличивается. Оно может увеличиться и под воздействием не связанных с функцией почек факторов, например при употреблении антибиотиков, лечении адренокортикостероидами, кровотечении в желудочно-кишечном тракте, усиленном белковом размене в результате травмы или ожога.
Таблица 40-1. Патофизиологические механизмы азотемии
|
Механизм снижения СКФ |
Клинические проявления |
Данные лабораторного исследования |
AM К |
||||||||
|
Олигурия |
Осмотич-ность мочи, мОсмоль/кг |
Уровень ионов натрия в моче, ммоль/л |
Соотношение концентрации креатинина в моче и плазме |
Соотношение концентрации азота в моче и плазме |
Креатинин сыворотки |
||||||
|
Снижение СКФОН |
|
|
|
|
|
|
|
||||
|
Почечные канальцы в норме (преренальная азотемия) |
Выраженное обезвоживание; состояния, приводящие к отеку; деяние диуретиков; системная гипотензия; острое заболевание клубочкового аппарата; острая задержка мочи ; неполная закупорка почечных сосудов |
Выявляется почти всегда |
>500 |
<20 |
>40 |
>8 |
>10 |
||||
|
Почечные канальцы повреждены (острая почечная недостаточность) |
Острый некроз канальцев; деяние нефро-токсических веществ; гломерулонефриты с поражением канальцев |
То же |
<350 |
>40 |
<20 |
>2 |
10 |
||||
|
Уменьшение числа нефронов |
|
|
|
|
|
|
|
||||
|
Повышение СКФОН |
Хронические тубулоинтерстициальные заболевания почек; хирургическое удаление почечной ткани |
Выявляется редко3 |
290 |
>40 |
3—10 |
3—10 |
10 |
||||
|
Неизмененная СКФОН |
Хронический диффузный гломерулонефрит; диабетическая нефропатия |
То же |
100—350 |
10—1004 |
>10 |
>3 |
>10 |
||||
|
Снижение СКФОН |
Все уже перечисленные причины, которые способны снизить СКФОН, могут иметь значение и у больных, у которых уменьшено число нефронов |
Определяется всегда |
290 |
>20 |
>10 |
<3 |
>10 |
||||
Азот мочевины крови.
2Острая обструкция, вызывающая снижение СКФОН, обусловливает так нарекаемую постренальную азотемию.
3Олигурия появляется только в тех случаях, когда снижение общей СКФ достигает 5% от нормы; химические показатели мочи информативны только при олигурии.
4Показатели варьируют в зависимости от диеты и величины СКФ: если она сочиняет 20% от нормы, то осмотическое концентрирование мочи, как верховодило, невероятно.
Преренальная азотемия может сопровождать любое состояние, приводящее к развитию отека, причем в ту фазу процесса, когда в тканях накапливаются вода и хлорид натрия. К заболеваниям, водящим к развитию преренальной азотемии, следует отнести нефротический синдром и цирроз печени, сопровождаемый асцитом (см. гл. 28 и 223). Если для угнетения канальцевой реабсорбции хлорида натрия назначают диуретики, то объем выделяемой мочи и концентрация в ней ионов натрия могут быть в пределах нормы или увеличены, несмотря на снижение СКФОН в ответ на сочетание деянья стимулов, обусловливающих развитие отека, с последующим обезвоживанием внеклеточных пространств. Отмена препарата способна вызвать олигурию по мере того, как в почечных канальцах происходит возобновление интенсивной реабсорбции хлорида натрия и воды. Преренальная азотемия сопровождает также снижение почечного кровотока, обусловленного системной гипотензией, неполной закупоркой почечной артерий или вены и др. (см. гл. 127). Острая неполная обструкция мочеточника и острое поражение клубочкового аппарата тоже могут снизить СКФОН, условно не нарушая функцию канальцев. Азотемию, вызванную острой закупоркой мочеточника, а следовательно, и снижением СКФОН, часто именуют постренальной. Каждый раз, когда в результате гломерулонефрита или хронической обструкции в любом отделе мочевых путей происходит обширное поражение нефронов, пропадают такие явления, как высокая осмотичность мочи. Изменение отношения М/П для креатинина и мочевины, низкая концентрация ионов натрия в моче, а почки начинают работать так, будто число нефронов в них уменьшено.
Нарушение функции почечных канальцев. Определенные острые заболевания почек, сопровождаемые азотемией при пониженной СКФОН и одновременно ослабленной или даже полностью нарушенной реабсорбирующей функции канальцев, водят к развитию острой почечной недостаточности. Типичными образцами сходственных заболеваний служат острый некроз канальцев, эффект воздействия нефротоксических веществ и все формы острой тубулоинтерстициальной патологии. Несмотря на азотемию и олигурию, концентрация ионов натрия в моче превышает 20 ммоль/л (как верховодило, более 40 ммоль/л). Отношение М/П для мочевины и креатинина сочиняет соответственно не более 2 и 20, осмотичность мочи — менее 350 мОсмоль/л (воды). Отношение АМК к концентрации креатинина в сыворотке не увеличивается (см. гл. 219).
Убавление числа нефронов и увеличенная СКФОН.Если одна из почек удалена, то вторая увеличивается в размерах, ее нефроны становятся крупнее. Повышается и СКФОН, причем до тех пор, пока величина общей СКФ не станет почти одинаковой той, которая была до удаления одной из почек. Почечные канальцы перегружены фильтратом, но из-за увеличения реабсорбирующей поверхности, по-видимому, справляются с ним. Увеличение поверхности происходит частично за счет удлинения и утолщения канальцев, что обусловлено вовлечением в структуру большего числа клеток. Если удалить еще какое-то количество почечной ткани, то оставшиеся нефроны подвергнутся последующему укрупнению и СКФОН опять усилится. Однако чрезмерной перфузии почечных канальцев мешает процесс сохранения ионов натрия в организме. В то же время общая СКФ все больше становится зависимой от увеличения объема внеклеточной жидкости, причем в главном из-за того, что СКФОН увеличивается по причине не только анатомического укрупнения клубочков, но и условно высокой скорости кровотока через эти клубочки. То, как происходит адаптация почки при убавленьи числа нефронов, досконально обсуждается в гл. 218.
Если общая СКФ, т. е. творение усиленной СКФОН на веско уменьшенное число нефронов, мала, то возникает азотемия. Вследствие недостаточной реабсорбции натрия и воды потребление их с едой обязано быть увеличено. Клинические состояния, сопровождающиеся этими явлениями, включают в себя удаление вещества почки при травме, опухоли, камне, а также при разрушении почечной ткани в результате бактериальной инфекции (туберкулез), поликистоза, медуллярной кисты и всех видов хронических тубулоинтерстициальных нефропатий (см. гл. 226 и 228). При каждом из этих нарушений оставшиеся нефроны либо полностью интактны, либо водят себя так, будто их фильтрационная способность (СКФОН) сохранена более, чем канальцевая функция.
СКФОН в условиях нормы. Несмотря на убавление числа интактных нефронов при таких заболеваниях, как гломерулонефрит и диабетический гломерулосклероз, СКФОН, по-видимому, не увеличивается. Это происходит потому, что при этом местом первичного поражения является клубочек. Общая СКФ убавляется прямо пропорционально убавлению числа неповрежденных нефронов, так как СКФОН не увеличивается. Поскольку избыточной реабсорбционной перфузии в канальцах не происходит, натрий сохраняется в адекватном количестве. При указанных заболеваниях дополнительное воздействие факторов, снижающих СКФОН, например истощение объема внеклеточной жидкости, способно вызвать олигурию, сопровождающуюся низкой концентрацией натрия в моче и отношением М/П для креатинина и мочевины, соответственно превышающим 20 и 3. В сыворотке заметно увеличивается отношение концентрации мочевины к концентрации креатинина.
Снижение СКФОН. У больных с хроническим заболеванием почек, при котором адекватная общая СКФ обеспечивается только за счет высокой СКФОН, случайная дегидратация или любая иная причина, при которой снижается СКФОН, может спровоцировать олигурию и тяжелую азотемию (см. табл. 40-1, гл. 218 и 219). В этих ситуациях концентрация натрия в моче убавляется, но не становится менее 20 ммоль/л (т. е. как у здорового человека), потому что СКФОН желая и снизилась по сопоставлению с предшествующим уровнем, но все еще остается повышенной. Соотношение М/П для креатинина и мочевины, несмотря на олигурию, будет низким, обычно менее 10 и 3 соответственно. Осмотичность мочи не превысит осмотичности плазмы. В сыворотке крови отношение концентрации мочевины к концентрации креатинина может увеличиться, но не превысит 20. В менее критических ситуациях убавление СКФОН усилит азотемию и изменит химический состав мочи в том же направлении, но в меньшей ступени.
Олигурия и анурия
Олигурией именуют состояние, при котором объем выделяемой мочи у взрослого человека со средней массой тела обычно не превышает 400 мл/сут и недостаточен для поддержания жизнедеятельности организма. При медлительном выделении ее суточный объем трудно измерить точно, потому что отдельные абсолютные оплошности измерения малых объемов (50—-100 мл) в течение дня или оплошности во время сбора суточной пробы могут привести к великий погрешности расчетов.
Анурия (неимение выделения мочи) посещает обусловлена в главном обструкцией мочевых путей. Ее следует исключать прежде всего при проведении дифференциальной диагностики (см. гл. 230). Иной главной причиной анурии считают общую окклюзию почечных артерии и вены. Тяжелые почечные заболевания, например некроз кожуры и живо прогрессирующий гломерулонефрит, способны вызвать у взрослого анурию, но это происходит очень редко. В связи со сказанным никогда не следует выдвигать в качестве причины анурии заболевание почек до тех пор, пока не будет исключена обструкция мочевых путей или основных почечных сосудов.
Классификация больных с азотемией и олигурией.При классификации прежде всего следует решить вопрос о том, стабильна ли и долго существует азотемия (хроническая почечная недостаточность; см. гл. 217) или она возникла недавно и продолжает усиливаться (острая почечная недостаточность; см. гл. 219; пре- и постренальная азотемия). Если она развилась недавно и сопровождается олигурией, то к наиболее специфическим дополнительным исследованиям, которые необходимо провести, относится определение в сыворотке концентрации мочевины и креатинина с одновременным определением осмотичности мочи и содержания в ней натрия, мочевины и креатинина. Снижение СКФОН при сохраненной функции канальцев происходит в том случае, когда осмотичность мочи превышает 500 мОсмоль/кг, концентрация натрия сочиняет менее 20 ммоль/л, соотношение М/П для мочевины и креатинина более 8 и 40 соответственно, уринализ находится в пределах нормы, азот мочевины крови (АМК) более чем в 10 раз превышает концентрацию креатинина в сыворотке. Прогноз в отношении возрождения адекватной СКФ благосклонный, если причина вызвавшая снижение СКФОН, может быть устранена. Осмотичность мочи менее 350 мОсмоль/кг, концентрация натрия более 40 ммоль/л, соотношение М/П для мочевины и креатинина менее 2 и 20 соответственно и АМК, превышающий концентрацию креатинина в сыворотке лишь в 10 раз, свидетельствуют об потере канальцами своей функции и о развитии в какой-то мере острой или хронической почечной недостаточности.
Патологические включения в моче
Протеинурия
Здоровый взрослый человек в сутки выделяет до 150 мг белка, причем из них только 10—15 мг приходится на альбумин. Остальное количество представлено 30 различными белками плазмы и гликопротеинами — продуктами деятельности почечных клеток. Среди белков, содержащихся в моче, превалирует мукопротеин Тамма—Хорсфолла. Его происхождение связано не с плазмой, а с клетками восходящего колена петли нефрона (Генле). Скорость его экскреции сочиняет 25 мг/сут. Ежесуточная экскреция белка с мочой в количестве более 150 мг, взыскательно разговаривая, носит название патологической протеинурии, но на практике обычно пользуются простым термином «протеинурия». Экскрецию белка более 3,5 г/сут именуют массивной протеинурией. Она, как верховодило, встречается в том случае, когда почечные клубочки настолько испорчены, что белки плазмы, особенно альбумин, могут свободно переходить в мочу. Потеря альбумина с мочой вызывает снижение концентрации белка в сыворотке. Следующее за этим уменьшение внутрикапиллярного онкотического давления способствует развитию тканевого отека (см. гл. 28). В сыворотке увеличивается концентрация липидов (о причинах см. в гл. 223). Совокупность массивной протеинурии, гипоальбуминемии, отека и гиперлипидемии часто именуют нефротическим синдромом. Вместе с тем, этот термин используют в качестве синонима для обозначения состояния, при котором определяют один-единственный симптом — массивную потерю белка с мочой. Гипоальбуминемия, увеличенное количество липидов в крови и отек относятся к патофизиологическим последствиям массивной протеинурии и встречаются, когда синтез альбумина в печени, будь он в пределах нормы или даже повышен, не может компенсировать потерю с мочой указанного белка Перечисленные нарушения принято считать косвенным результатом заболевания почек.
Определение протеинурии.Протеинурию обычно диагностируют с поддержкою мочевых индикаторных палочек. Минимальная концентрация белка, обнаруживаемая с их поддержкою, сочиняет 50 мг/л. Четкое изменение цвета индикатора на одну градацию видно при содержании белка в моче, примерно одинаковом 300 мг/л. Если моча очень разбавлена, то протеинурию легко не заметить. В связи с этим обычно исследуют утренние (наиболее концентрированные) порции мочи, полученные натощак. Индикаторы наиболее чувствительны к альбумину. В связи с этим можно получить отрицательный результат в тех случаях, когда в моче содержится много белка, но иного вида, или когда с мочой выделяются белковые фрагменты в. виде легких пептидных цепей. .Выявленная с помощью индикаторов протеинурия нуждается в дополнительном подтверждении маршрутом измерения суточного количества белка в моче. Если эта величина превышает норму, тогда целесообразно определить соотношение альбумина и глобулинов, применив электрофоретическое разделение белков на ацетате целлюлозы или иные методы. Если моноклональный пик при обычном электрофорезе мочи заставляет мыслить о пребываньи фрагментов иммуноглобулина (легкие k- и l-цепи), то для идентификации необходим иммуноэлектрофорез.
Механизмы развития протеинурии. Канальцевая протеинурия.В норме низкомолекулярные [условная молекулярная масса (ОММ) не менее 40000] сывороточные белки, например b2-микроглобулин (ОММ—11600), лизоцим (ОММ— 14000), или краткие цепи белков (ОММ 22000) легко фильтруются в почечных клубочках, но в то же время настолько эффективно реабсорбируют, что с мочой выводится лишь ничтожное их количество. Заболевания, при которых избирательно повреждаются в большей ступени трубочки, а не клубочки (см. гл. 226), вызывают чрезмерную экскрецию перечисленных мелких молекул белка. При этом экскреция альбумина либо совсем не увеличивается, либо если и увеличивается, то ненамного. Результирующая протеинурия обычно сочиняет 1—3 г/сут. Однако отека и липидных нарушений не возникает, так как потери альбумина малы. Следствием патологического процесса может быть повышение в плазме уровня протеинов, например миоглобина, белка Бенс-Джонса (предположительно димер, состоящий из двух легких цепей) и собственно самих легких цепей. Если фильтрационная нагрузка в клубочках превышает реабсорбционную способность канальцев, то может возникнуть состояние так нарекаемой переполненной протеинурии.
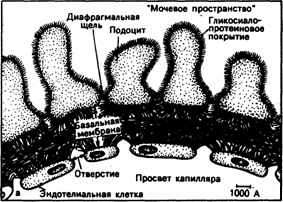

Рис. 40.1. Схематическое изображение структур, делящих просвет капилляра и «мочевого пространства» клубочка (а).
В процессе клубочковой фильтрации ультрафильтрат плазмы проникает через стенку клубочкового капилляра по отверстиям между эндотелиальными клетками, базальной мембране и диафрагмальным . щелям. Как полагают, переход макромолекул плазмы ограничивается каждой из этих структур. Кроме того, циркулирующие в крови полианионы (например, альбумин) задерживаются, возможно, отрицательно заряженными гликосиалопротеинами, распределяющимися по всей стенке клубочка (затемненная область); б— электронная микрофотография тех же структур. (Представлено N. L. Gahan с разрешения В. М. Brenner, R. Becuwkes.—Hosp. Proc., 1978, Vol. 13, N7).
Клубочковая протеинурия. В норме альбумин или глобулин фильтруются через почечные клубочки в очень маленьких количествах. Эндотелиальные клетки клубочковых капилляров образуют барьер с порами диаметром около 100 нм. Он удерживает клетки и иные частицы, но большинство белков проходит через него. Базальная мембрана препятствует прохождению молекул с эффективным диаметром около 5 нм, т.е. молекул с ОММ более 100000. Поверхность базальной мембраны клубочка, контактирующей с мочой, покрыта отростками висцеральных клеток эпителия (подоциты). Отростки образуют многочисленные тесные каналы, через которые молекулам, пересекающим базальную мембрану, предстоит пройти (рис. 40-1). Отрицательно заряженные молекулы, например альбумин, фильтруются с великим трудом, чем нейтральные или позитивно заряженные молекулы того же размера, в связи с чем альбумин поступает в фильтрат в маленьком количестве. Этот избирательный эффект, по-видимому, обусловлен деянием отрицательно заряженных гликопротеинов, выстилающих поверхность отростков подоцитов и влияющих на структуру матрикса базальной мембраны (см. гл. 218). Отрицательный заряд гликопротеинов обусловлен пребываньем в их молекуле дикарбоксильных аминокислот, а также глутаминовой, аспартатовой и сиаловой кислот. При рН крови 7,4 или рН мочи 4,5—7,5 карбоксильные и сиаловые остатки кислот диссоциируют, творя таким образом отрицательный заряд. Альбумин в целом тоже отрицательно заряжен. В результате отрицательно заряженные участки гликопротеинов отвергают отрицательно заряженные участки альбумина, чем и затрудняют фильтрацию последнего.
При хвори почечных клубочков могут разрушиться эти фильтрационные барьеры. Поражение, ограниченное рамками только полианионных гликопротеинов (молекулы с несколькими отрицательно заряженными участками. — Примеч. пер.), будет быстрее всего сопровождаться избирательной утратой с мочой отрицательно заряженных белков, например альбумина, который из-за своего заряда в норме почти не фильтруется в клубочке. Обширное поражение, распространяющееся на всю базальную мембрану клубочков, а не только на полианионные структуры, способно привести к потере наряду с альбумином и иных очень крупных по размерам белков.
Селективность протеинурии варьирует в зависимости от обширности поражения почечного клубочка. Однако клиническая ценность измерения этой селективности полностью еще не определена. Суть сходственных измерений состоит в установлении доли теоретически максимальной фильтрационной нагрузки, которую сочиняет скорость экскреции белка, одинаковая творенью его концентрации в сыворотке на скорость клубочковой фильтрации. Полученная величина обязана отражать эффективность фильтрации белка по отношению к полностью фильтруемому индикатору, применяемому для определения СКФ при условии, что канальцевая реабсорбция и катаболизм почечного белка ничтожны. В качестве индикатора обычно используют инулин или креатинин. Наклон линии графика зависимости соотношения клиренса от ОММ разных сывороточных белков представляет собой показатель избирательной фильтрации. Более практичный вариант этого теста основан на анализе соотношения клиренса двух белков с разной ОММ, таких как IgG и трансферрин (см. гл. 223).
Обследование больного с протеинурией.В тех случаях, когда уровень протеинурии по индикатору равен одной градации или более, следует измерить суточную экскрецию белка с мочой. Если суточная экскреция превышает 150 мг, то для определения соотношения в моче альбумина и иных белков нужен электрофорез. Экскреция предпочтительно глобулина указывает на поражение почечных клубочков. Суточная экскреция белка более.3,5 г отличительна для нефротического синдрома. Менее выраженную альбуминурию именуют тайным нарушением функции почек. Начальная последовательность приемов для оценки протеинурии представлена в общих чертах в гл. 217. Последующие подробности дифференциальной диагностики приведены в гл. 223 и 224. Канальцевая протеинурия обычно свидетельствует о врожденной или приобретенной патологии канальцев (см. гл. 228) или о тубулоинтерстициальной нефропатии (см. гл. 226). При великом количестве белка Бенс-Джонса в моче можно мыслить о множественной миеломе (см. гл. 258).
Гематурия и цилиндрурия
Изолированная гематурия.Кровотечение на участке от уретры до почечных лоханок приводит к изолированной гематурии без существенного содержания в моче белка, клеток и цилиндров. Общая гематурия на протяжении всего акта мочеиспускания значит, что кровь полностью смешивается с мочой в мочевом пузыре. Если кровь появляется в начале или в конце акта мочеиспускания, то источник кровотечения, по всей видимости, следует разыскивать в области предстательной железы или мочеиспускательного канала.
К наиболее распространенным причинам изолированной гематурии относятся камни, высококачественные и злокачественные опухоли мочевых путей, туберкулез, травма и простатит. Некоторые хвори почек также могут сопровождаться гематурией. Как сообщается в гл. 217 и 223, ограниченный гломерулит, встречающийся при синдроме высококачественной возрастной гематурии или при хвори Бергера (нефропатия, связанная с IgA), обычно сопровождается появлением в моче эритроцитарных цилиндров. Анальгетическая нефропатия и серповидно-клеточная анемия также вызывают изолированную гематурию, но при этом посещает умеренно выражена протеинурия. Очень часто приобщается некроз сосочков ил