ГЛАВА 344. ЧЕРЕПНО-МОЗГОВАЯ И СПИНАЛЬНАЯ ТРАВМЫ
Л.X. Роппер (А. Н. Hopper)
Черепно-мозговые травмы неподражаемо распространены в индустриально развитых странах, причем многие бальные поражаются в зрелом трудоспособном возрасте. Чтобы оценить медицинское и социальное значение этой проблемы, следует указать, что ежегодно травмы головы получают почти 10 млн американцев и примерно 20% из них настолько серьезны, что сопровождаются повреждением головного мозга. Среди мужчин моложе 35 лет главный причиной смерти служат несчастные случаи, неподражаемо дорожно-транспортные происшествия, которые более чем в 70 % случаев сопровождаются травмами головы. Маленькие травмы головы распространены настолько широко, что практически все лекари сталкиваются с пациентами, требующими неотложной поддержки или имеющими разные последствия перенесенных травм. Черепно-мозговым травмам часто сопутствуют травматические поражения спинного мозга. Оба варианта травм лучше всего осматривать вместе в разделе, посвященном травмам сердитой системы.
Снижение летальности при черепно-мозговых и спинальных травмах за заключительное десятилетие можно объяснить главным образом мерами общественной охраны здоровья, такими как использование ремней безопасности и мотоциклетных шлемов, а также развитием системы быстрой медицинской поддержки с квалифицированным персоналом. Для того чтобы правильно поставить диагноз, назначить адекватное лечение и определить прогноз, врач обязан распознать все патологические процессы, обусловленные полученной трамой.
Типы черепно-мозговых травм
Переломы костей черепа
Удары черепа вызывают переломы в тех случаях, когда их сила превышает эластическую толерантность костей. В ^/з случаев переломам костей черепа сопутствуют внутричерепные поражения. Наличие перелома черепа во много раз повышает вероятность происхождения непосредственно под ним субдуральной или эпидуральной гематомы. Следовательно, необыкновенности переломов служат главными указателями локализации и ступени тяжести травмы; они вызывают также повреждения черепных нервов и творят пути проникновения в спинномозговую жидкость (СМЖ) для бактерий (менингит), воздуха (пневмоцефалия) и пути утечки СМЖ. Переломы классифицируются на линейные, переломы основания черепа, трудные и вдавленные. На долю линейных переломов приходится 80% переломов костей черепа, и им чаще всего сопутствуют субдуральные и эпидуральные гематомы. Линейные переломы обычно распространяются от места нанесения удара до основания черепа.
Переломы основания черепа часто являются продолжением недалеко локализующихся переломов конвекситальной поверхности черепа, но могут возникать изолированно в связи с нагрузкой на дно средней черепной ямки или на затылочный отдел. Обычно они располагаются параллельно каменистой доли височной кости или вдоль клиновидной кости в направлении к турецкому седлу и решетчатой борозде носовой кости. В большинстве случаев переломы посещают неосложненными, но они могут обусловливать утечку СМЖ, пневмоцефалию, образование каротидно-кавернозного соустья. Переломы костей основания черепа нередко сопровождаются симптомами гемотимпанита (кровь за барабанной перепонкой), поздним кровоподтеком над сосцевидным отростком (симптом Battle) или периорбитальным экхимозом («симптом енота»). Поскольку обычное рентгенологическое обследование не всегда позволяет диагностировать переломы костей основания черепа, недоверие о них обязано возникать при наличии данных клинических симптомов. Утечка СМЖ может происходить также через решетчатую пластинку и прилежащую пазуху и проявляться в виде водянистых выделений из носа (ликворная ринорея). Персистирующая ринорея или рецидивирующий менингит служат свидетельством для хирургического восстановления испорченных оболочек мозга в месте перелома. Зачастую посещает трудно установить место истечения СМЖ, и в таких случаях целесообразно выполнить компьютерную томографию с предварительной инсталляцией в СМЖ метризамида или введение в СМЖ радиоизотопа или флюоресцеина с последующим исследованием поглощения абсорбирующими носовыми тампонами. Область периодических утечек визуализируется редко; чаще всего происходит их спонтанное устранение. Переломы турецкого седла, не диагностируемые иногда с поддержкою радиологических методов, могут приводить к выраженным нейроэндокринным расстройствам. Иногда переломы спинки турецкого седла вызывают параличи VI и VII нервов, повреждения зрительного нерва. Наличие граничащего с воздухом уровня жидкости в пазухе клиновидной кости свидетельствует о переломе в области дна турецкого седла.
При переломах каменистой доли височной кости, обычно по длинной ее оси, в 20% случаев наблюдают паралич внешнего нерва. Иными осложнениями являются разъединения слуховых косточек и ликворная оторея. Поперечные переломы каменистой доли височной кости происходят реже, но почти всегда сопровождаются повреждениями улитки, лабиринтов и часто — внешнего нерва. Внешнее кровотечение из уха может быть вызвано переломами каменистой кости, но чаще наблюдается локальный разрыв внешнего канала при ранах. Переломы лобной кости часто имеют характер вдавленных, с вовлечением лобных, параназальных пазух и глазниц; если происходит перерыв обонятельных нитей, прободающих решетчатую пластику, может возникнуть аносмия.
Вдавленные переломы костей черепа часто посещают трудными, поскольку энергия удара при формировании перелома рассеивается, но за исключением амнезии, обусловленной сотрясением мозга, не проявляется клинически.
Некоторые переломы приводят к ушибам мозга и появлению очаговых неврологических симптомов, подходящих поражению нижерасположенного участка кожуры. В большинстве случаев требуется хирургическое лечение с элевацией костей. Запоздалая или неполная хирургическая обработка раны сопряжена с высокой частотой инфекции. При рваных ранах кожных покровов над областью перелома костей черепа и разрыве нижерасположенных оболочек мозга, а также прохождении перелома через заднюю стенку полости носа в полость черепа могут проникнуть бактерии или воздух, что приводит к менингиту, развитию абсцесса или пневмоцефалии.
Травмы черепных нервов
К числу черепных нервов, подверженных травматизации при переломах костей основания черепа, относятся обонятельный, зрительный, глазодвигательный, блоковый, первая и вторая ветви тройничного, внешний и слуховой нервы. Аносмия и утрата вкусовой чувствительности (неподражаемо потеря восприятия ароматических ароматов с сохранностью элементарных вкусовых ощущений) отмечается примерно в 10% случаев серьезных травм головы, неподражаемо ее задней доли. Это происходит в связи со смещением мозга и пересечением волокон обонятельного нерва. После выздоровления остаточная гипосмия обычно сохраняется, но, если на протяжении нескольких месяцев у больного диагностируют двустороннюю аносмию, это свидетельствует о неблагоприятном прогнозе. Переломы клиновидной кости могут вызвать ушиб или перерыв зрительного нерва и привести к полной или частичной слепоте на стороне поражения, а также выпадению прямой реакции зрачка на свет (при одинаковой величине зрачков) с сохранением содружественной реакции. Частичные травмы зрительных нервов при закрытых черепно-мозговых травмах обусловливают нечеткость, расплывчатость зрения, центральные или парацентральные скотомы и секторальные дефекты полей зрения. Характер возобновленья зрения широко варьирует; прямая травма глазницы может появиться причиной кратковременного затуманивания видения недалеко расположенных предметов в связи с преходящей иридоплегией. Травма глазодвигательного нерва вызывает поворот глазного яблока кнаружи, невозможность его движений кнутри и по вертикали, фиксированное расширение зрачка, тогда как острота зрения не страдает. Двоение, отмечающееся лишь при взоре вниз, свидетельствует о поражении блокового нерва при переломе малого крыла клиновидной кости. Нередко изолированное поражение блокового нерва при маленькой травме, проявляющееся лишь через несколько дней. Больные извещают об исчезновении двоения при повороте головы в противоположную от пораженного глаза сторону. Прямая травма внешнего нерва при переломе основания черепа проявляется безотлагательно у 3% больных с тяжелыми травмами, но может быть диагностирована и лишь спустя 5—7 дней. Данное поражение отличительно для переломов каменистой доли височной кости, неподражаемо при менее распространенных переломах поперечного типа. При задержанном параличе внешнего нерва прогноз благоприятный; механизм его развития безызвестен. Травма VIII черепного нерва при переломах каменистой доли височной кости безотлагательно приводит к снижению слуха, головокружению и нистагму; нистагм часто посещает позиционным. Глухота, обусловленная травмой нерва, обязана быть отдифференцирована от глухоты вследствие разрыва барабанной перепонки, кровоизлияния в среднее ухо и разъединения слуховых косточек при переломе, проходящем через среднее ухо. Потеря восприятия высоких звуков происходит при непосредственном сотрясении улитки внутреннего уха.
Сотрясение
Сотрясение характеризуется безотлагательной, но преходящей потерей сознания, часто описывается как «ошеломляющий и неожиданный удар» и сопровождается кратковременной амнезией. Обычно причиной его служит тупой удар по лобной или затылочной области, что обусловливает резкое движение мозга внутри полости черепа. В тяжелых случаях могут появиться симптомы со стороны вегетативной сердитой системы — бледность, брадикардия, состояние слабости или дурноты, нерезко выраженная гипотензия, вялые реакции зрачков, но у большинства больных отклонений в неврологическом статусе не обнаруживают. Высшие приматы неподражаемо восприимчивы к сотрясению мозга, тогда как некоторые животные, в том числе и птицы (например, козлы, бараны, дятлы), способны переносить удары и обратные толчки, скорость которых в сотни раз превышает те, что может переносить человек. Полагают, что механизмом потери сознания при сотрясении мозга служит преходящая электрофизиологическая дисфункция активирующей ретикулярной системы верхнего отдела среднего мозга, вызванная ротацией великих полушарий на условно фиксированном стволе мозга. Механизм амнезии безызвестен. При сотрясении великих и малых микроскопических изменений в мозге обычно не происходит, но выявляемые биохимические и ультраструктурные изменения, такие как истощение митохондриальной АТФ и местное нарушение гематоэнцефалического барьера, свидетельствуют о том, что происходят трудные сдвиги. При компьютерной томографии получают нормальные результаты, а в СМЖ обычно не обретают эритроцитов, как это посещает при более тяжелых травмах.
Амнезия при сотрясении обычно следует за несколькими мгновениями присутствия больного в бессознательном состоянии после травмы, желая крайне редко потери сознания не наблюдают вообще. При легких травмах из памяти больного выпадают момент получения травмы и предшествующие ему эпизоды, при более тяжелых амнезия распространяется на предшествовавшие недели (редко — месяцы). Антероградная амнезия обычно посещает кратковременной и живо пропадает у больных, находящихся в светлом сознании. Выраженность ретроградной амнезии предлагается осматривать в качестве ориентировочного критерия оценки тяжести травмы. Улучшение обычно отмечается при последовательном возобновлении от ранее произошедших событий до более поздних воспоминаний, при этом в тяжелых случаях иногда сохраняются островки амнезии. Не редкость и истерическая посттравматическая амнезия — состояние, при котором больной старается досконально изложить события, о которых он не сможет вспомнить при последующем обследовании, совершает эксцентричные деянья, не может вспомнить свое имя. При этом наблюдают также несоразмерные или избирательные выпадения памяти или чрезмерный антероградный дефицит в сопоставлении с тяжестью травмы.
Ушиб, кровоизлияние в мозг и резаные повреждения
Поражения полушарий мозга. Ушибы поверхности мозга и кровоизлияния могут быть вызваны сильными механическими воздействиями, перемещающими полушария условно черепа. Торможение смещающегося мозга приводит к его ушибам о внутреннюю поверхность черепа, локализующимся как непосредственно над местом нанесения удара (поражение за счет удара), так и в противоположной области мозга (поражение за счет противоудара). Если в результате ушиба больной после кратковременного присутствия в сознании впадает на долгое время в бессознательное состояние, следует подозревать у него закрытую травму мозга, варьирующую от мелких поверхностных кортикальных петехий до геморрагического или некротического разрушения обширных участков полушария. Поскольку при тупом ударе, например, о приборную дощечку автомобиля полушария мозга смещаются, они соприкасаются с выступающими долями костей основания черепа (клиновидной и лобной), что приводит к ушибам орбитальных поверхностей лобных частей, передних и базальных отделов височных частей. Передний отдел мозолистого тела также может подвергнуться ушибу при ударе о серп мозга. При воздействии сил с боковым направлением, например, при ударе о дверцу машины ушибам подвергается поверхность полушарий.
При компьютерной томографии места ушибов проявляются в виде расплывчатых участков повышенной яркости, подходящих зонам кортикальных и субкортикальных кровоизлияний с сопутствующим отеком мозга, обусловливающим смещение прилежащих структур, в частности боковых желудочков мозга (рис.344-1, в). Несколько часов спустя окружающая отечная ткань визуализируется в виде кольца низкой плотности. Сливающиеся, приближающиеся к округлой форме места ушибов можно отдифференцировать от зон спонтанных внутримозговых кровоизлияний по той необыкновенности, что первые распространяются до поверхности кожуры. В отдельных случаях через неделю вокруг области ушиба при контрастном усилении можно выявить кольцевидное образование, которое ложно принимают за опухоль или абсцесс. Глиальные и макрофагальные реакции, начинающиеся в течение 2 дней, спустя год вызывают образование рубцовых наполненных гемосидерином углублений на поверхности мозга (plaquesjaune), служащих одной из причин посттравматической эпилепсии. Крупные одиночные кровоизлияния после маленькой травмы возникают у больных с геморрагическими диатезами или лиц пожилого возраста. Иногда они посещают обусловлены амилоидозом сосудов головного мозга.
Клинические симптомы ушиба зависят от его локализации и величины; чаще всего это гемипарез и поворот взгляда (gasepreference), что подсказывает картину инсульта в бассейне левой средней мозговой артерии. Массивные двусторонние ушибы вызывают кому с разгибательной установкой туловища. Если произошел ушиб лобных частей, больной находится в состоянии абулии, он молчалив, у него может появиться неадекватное чувство юмора. Ушибы височных частей вызывают синдром агрессивно-воинственного поведения, обрисовываемый ниже. При веских ушибах наиболее грозящий характер носит вторичный эффект прогрессирующего отека мозга. В случае его нарастания наступает кома с симптомами вторичного сдавления ствола мозга (расширение зрачков). В период непосредственно после ушиба, как и вообще в течение нескольких недель после большинства острых травм головы, эпилептические припадки возникают редко.
Глубокие кровоизлияния в центральное белое вещество могут являться результатом слияния ушибов в глубине борозды. Между тем кровоизлияние в подкорковые узлы и промежуточный мозг и иные глубинные гематомы, обусловленные воздействиями на мозг сил вращательного и рассекающего характера, часто возникают самостоятельно от поверхностного поражения. В окружающей гематому ткани мозга может формироваться отек, приводящий к увеличению пораженной области в объеме и нарастающему повышению внутричерепного давления.
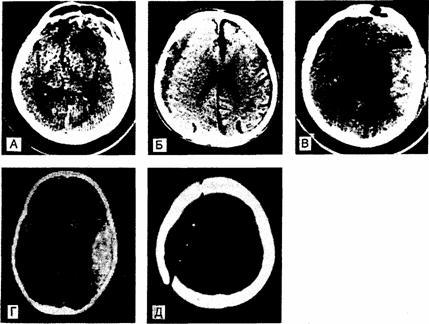
Рис.344-1. Компьютерные томограммы больных с черепно-мозговой травмой. а — острые субдуральные гематомы со сдавлением прилежащей ткани мозга; б — хроническая субдуральная гематома, рентгенологически менее плотная, чем ткань мозга; в — контузионно-травматическое кровоизлияние в лобной и теменной долях; г — эпидуральная гематома, вызванная переломом с разрывом средней оболочечной артерии. Типичное чечсвицеобразное очертание кровоизлияния; д — переломы черепа по ходу траектории движения пули. Изменение окон при анализе КТ даст превосходство в визуализации переломов и рентгенологически плотных объектов. При этом изображение подсказывает простую рентгенограмму.
Другой тип поражения белого вещества — «рассечение»— патологоанатомически характеризуется распространенными острыми разрывами аксонов. В областях поражения белого вещества в течение нескольких месяцев происходит глиальная пролиферация. Отличительны маленькие участки тканевых разрывов в мозолистом теле и дорсолатеральных отделах моста. Множественностью перерывов аксонов в глубинном белом веществе обоих полушарий можно объяснить стойкость сохранения комы или вегетативного состояния, но часто их причиной служат также кровоизлияния в средний и промежуточный мозг. Поражения по типу рассечения обычно не визуализируются при компьютерной томографии (КТ), но в тяжелых случаях определяются мелкие кровоизлияния в мозолистом теле и полуовальном центре.
Иногда черепно-мозговая травма вызывает диффузный отек мозга в течение нескольких часов после травмы. Большинство таких случаев обусловлено обширным ушибом, желая при КТ не удается выявить веских очаговых поражений и кровоизлияния; отек приводит к масс-эффекту с гибельными последствиями. Данная проблема встречается у детей и взрослых лиц молодого возраста, у которых генерализованный отек мозга может развиться безотлагательно, по-видимому, в связи с микрососудистыми разрывами, гипертензией и резко увеличенным мозговым кровотоком.
Глубокие внутримозговые кровоизлияния могут возникать через несколько дней после тяжелой травмы. При внезапном нарастании неврологической симптоматики часто у больных, уже находящихся в коме, или стойком необъяснимом повышении внутричерепного давления необходимо провести КТ с целью обнаружения отсроченного кровоизлияния.
Кровоизлияние в ствол мозга. Маленькие кровоизлияния в верхние отделы среднего мозга вызывают синдром, характеризующийся комой, расширением зрачков (желая зрачки могут быть и умеренной величины) с исчезновением их реакции на свет и нарушением или неимением окулоцефалических рефлекторных движений глаз. Кровоизлияния эти, чаще линейной или округлой формы, хорошо видны при КТ, желая появление их может несколько запаздывать. При раздражении часто возникает экстензорная поза, в его неименье конечности остаются вялыми. Если при обследовании у больного наблюдают все перечисленные выше клинические признаки, у него следует подозревать кровоизлияние самостоятельно от того, удастся ли его выявить при КТ. Иногда кровоизлияние в средний мозг может быть следствием первичной травмы в результате воздействия вращательных сил на верхний отдел среднего мозга; может появиться вследствие вторичного сдавления ствола мозга супратенториальными гематомами и боковыми тканевыми смещениями или давлением со стороны расположенных вблизи височных частей. В патологоанатомическом материале при тяжелых, острых, фатальных травмах обнаруживаются мелкие линейные и округлые кровоизлияния в нижнеталамической и субталамической областях и на всем протяжении вдоль средней линии ствола мозга.
Резидуальные симптомы первичных и вторичных стволовых кровоизлияний или источников ишемии включают тремор, расширение зрачков, нарушение движений глазных яблок или синдром бодрствующей комы (см. гл.21). Кровоизлияния в средний и промежуточный мозг являются единственными четко установленными стволовыми поражениями, ответственными за развитие комы. Большинство иных случаев комы, не сопровождающихся неподвижностью зрачков, которые нельзя объяснить результатами КТ, возможно, связаны с диффузными травмами по типу аксональных разрывов в полушариях мозга.
Субдуральные и эпидуральные гематомы
При тяжелых травмах головы кровоизлияния под твердую мозговую оболочку (субдуральные) и в пространство между твердой оболочкой и черепом (эпидуральные) могут сопровождаться ушибами и иными травмами, что затрудняет определение их условного вклада в имеющуюся клиническую картину. Однако субдуральная и эпидуральная гематомы часто встречаются в виде первичных поражений и имеют отличительные клинические и КТ-проявления. Поскольку сопутствующие гематомам масс-эффект и увеличение внутричерепного давления могут представлять собой угрозу для жизни больного, то необходимо как можно прытче диагностировать их и удалить хирургическим маршрутом.
Острая субдуральная гематома. Симптомы острой субдуральной гематомы возникают спустя минуты или часы после травмы. В состоянии примерно 1/3 больных отмечается ясный промежуток до последующего наступления комы, но у большинства из них сомнолентность или кома развиваются уже с момента травмы. Больные, прибывающие в себя, жалуются на головную боль на стороне поражения, зрачок на этой же стороне у большинства из них часто посещает несколько расширен, но в 5—10% случаев расширение зрачка наблюдается контрлатерально по отношению к гематоме. Ступор или кома с односторонним расширением зрачка служат главными симптомами при крупных гематомах. Латерализованные симптомы, такие как гемипарез, могут выявляться на той же стороне, где локализуется гематома, однако оказать помощь при постановке диагноза они могут лишь у некоторых больных. Внезапные эпилептические припадки или изолированные гемианопсии встречаются редко. При КТ обнаруживают сгусток крови, что дает возможность своевременно его удалить (см. рис.344-1, а). При ангиографии в косых проекциях также можно выявить субдуральную гематому, и этот метод применяют, если нельзя осуществить КТ. Если состояние пациента резко ухудшается, у него происходят прыткое угнетение сознания и расширение зрачка, то до радиологического подтверждения субдуральной гематомы следует наложить трепанационные отверстия или осуществить неотложную краниотомию. Для больных алкоголизмом и лиц пожилого возраста отличителен подострый синдром, при котором сонливость, головная боль, дезориентация и легкий гемипарез развиваются в период от нескольких дней до 2 нед после травмы.
Гематома не всегда является следствием прямой травмы или поверхностного ушиба; иногда, неподражаемо у пожилых людей, посещает достаточно воздействия сил ускорения. Большинство субдуральных гематом представляют собой маленькие увеличивающиеся скопления крови над поверхностью полушария, прилежащей к геморрагическим ушибам на поверхности полушария. Полагают, что более крупные сгустки в главном имеют венозное происхождение, желая часто обнаруживаются дополнительные участки артериального кровотечения, а некоторые гематомы в ходе хирургического вмешательства определяют как полностью артериальные. Чаще всего гематомы локализуются над лобно-височными областями, несколько реже — внизу средней черепной ямки или над затылочными полюсами. Реже сгустки располагаются между полушариями, в задней черепной ямке или с двух сторон на конвекситальной поверхности полушарий. В сходственных случаях клиническая диагностика затруднена, желая при этом наблюдают сонливость и подходящие очаговые симптомы. Мелкие субдуральные гематомы могут протекать бессимптомно, и таким больным лечения обычно не требуется.
Острая эпидуральная гематома. Эпидуральные гематомы развиваются прытче и поэтому могут быть более опасными. Они встречаются в 1—3% всех случаев травм головы и почти в 10% тяжелых травм. Они реже, чем субдуральные гематомы, сопровождаются поражением подлежащей кожуры. Большинство больных при первом осмотре находятся в бессознательном состоянии, и нередко у них диагностируют также субдуральную гематому и ушиб мозга. Полагают, что для эпидурального кровоизлияния отличителен ясный промежуток длительностью от нескольких минут до нескольких часов до наступления комы. Желая этот промежуток наблюдается не всегда, но именно им обусловлен временной профиль гематомы. Сонливость, переходящая в кому, расширение зрачка и очаговые симптомы поражения полушарий в определенной мере сходны с симптоматикой субдуральной гематомы, но развиваются прытче.
Локализация эпидуральных гематом объясняется их происхождением из разорвавшихся сосудов твердой мозговой оболочки, чаще всего средней оболочечной артерии. Поэтому сгустки крови в эпидуральном пространстве располагаются над боковой поверхностью височной доли. У большинства больных имеются переломы сквамозной доли височной кости по ходу разорвавшегося сосуда. Реже наблюдаются эпидуральные гематомы, локализующиеся в лобной, нижневисочной и теменно-затылочной областях и развивающиеся в тех случаях, когда переломы приводят к разрывам ветвей средней оболочечной артерии. Иногда разрывы твердой мозговой оболочки, проходящие через сагиттальный или боковой синусы, а также разрывы мелких диплоэтических вен вызывают эпидуральные венозные кровоизлияния. Эпидуральные гематомы отслаивают плотно прикрепленную твердую оболочку мозга от внутренней поверхности костей черепа, формируя сгусток, который на компьютерных томограммах имеет отличительные чечевицеобразные очертания (см. рис.344-
Хроническая субдуральная гематома. При хронической субдуральной гематоме предшествующий причинный травматический фактор известен реже;20—30% больных не в состоянии сообщить о травме. У лиц пожилого возраста и больных с геморрагическими диатезами гематомы могут возникать спонтанно. Причинные факторы могут быть банальными и незначительными (ушиб головы о ветку дерева, резкий наклон вперед при внезапной остановке автомобиля, удар головой при падении или обмороке), и со временем больные часто забывают об этом эпизоде. После травмы проходит период длительностью в несколько недель и даже месяцев до того, как появляются головные боли (отмечаются часто, но не у всех больных), замедление мышления, спутанность, личностные изменения, эпилептические припадки и легкий гемипарез, представляющие собой главные симптомы заболевания. Типичны колебания в интенсивности головной боли, часто сопутствующие изменениям положения головы. В большинстве случаев хронические субдуральные гематомы посещают двусторонними и дают клинические синдромы, которые неподражаемо часто вводят лекарей в заблуждение. Первоначально нередко диагностируют инсульт, опухоль мозга; лекарственную интоксикацию или депрессивную, сенильную или какую-либо иную форму деменции. В заключительном случае основой для постановки диагноза служат расстройства сознания (сонливость, безынициативность, бессвязность мышления), которые выражены больше, чем очаговые или латерализованные симптомы, например гемипарез. Гемианестезия и гемианопсия наблюдаются редко, по-видимому, в связи с тем, что подходящие анатомические структуры расположены глубоко и слабо подвержены компрессии. Недоверие на диагноз гематомы возникает, если у больного выявляют симптомы, сходные с таковыми при деменциях, но возникающие живо, и неподражаемо сопровождающиеся головной болью. Симптомы при этом не всегда нарастают. Желая при их усугублении больной впадает в кому, но уровень сознания колеблется и больной периодически прибывает в себя, у него расширяется зрачок, как это посещает при острой субдуральной гематоме. В таких случаях, помимо хронической гематомы, наблюдается острое кровотечение. Иногда у больных периодически возникают гемипарез или афазия, удерживающиеся более 10 мин и неотличимые от проявлений преходящей ишемической атаки. Больные, у которых не удалось выявить маленькую двустороннюю субдуральную гематому и которые, по-видимому, плохо перенесут операцию, анестезию и препараты, угнетающие сердитую систему, часто остаются в состоянии сомнолентности или спутанности сознания в течение долгого периода после операции.
При рентгенографии черепа не обретают каких-либо изменений, за исключением смещения в сторону кальцифицированного шишковидного тела; иногда нежданно может быть выявлен перелом. При КТ без введения контрастного вещества обычно видно объемное образование низкой плотности над конвекситальной поверхностью полушария (см. рис.344-1, б), но иногда обнаруживают лишь смещение срединных структур и сдавление боковых желудочков, поскольку рентгеновская плотность сгустка крови постепенно выравнивается с таковой прилежащей ткани мозга — это происходит спустя 2—6 нед. Хронические двусторонние гематомы часто могут остаться незамеченными из-за неимения бокового смещения ткани. Если у больных пожилого возраста компьютерные томограммы «сверхнормальные», т. е. отсутствуют кортикальные борозды и желудочки маленького размера, то следует подозревать наличие двусторонних гематом, имеющих одинаковую плотность с мозговой тканью. При введении контрастного вещества в некоторых случаях обнаруживают хроническую фиброзную капсулу. Часто наиболее эффективным методом для подтверждения диагноза оказывается радиоизотопное сканирование мозга в передних проекциях. СМЖ может быть неизмененной, кровянистой или ксантохромией в зависимости от того, есть ли в ней примесь крови из области ушиба или субарахноидального кровоизлияния; давление СМЖ обычно повышено. Однако исполнять люмбальную пункцию при данном диагнозе не советуют в связи с риском нарастания смещения тканей. Хронические субдуральные гематомы могут постепенно увеличиваться, и тогда их клинические проявления сходны с таковыми при опухолях. Лечение кортикостероидами эффективно лишь в некоторых случаях, тогда как хирургическое удаление чаще всего завершается удачно. Из твердой мозговой оболочки образуются фиброзные мембраны (псевдомембраны), и гематомы инкапсулируются. При повторном накоплении жидкости требуются краниотомия и удаление мембран. Мелкие гематомы в главном подвергаются резорбции, и сохраняются лишь организующие мембраны, которые через много лет подвергаются кальцификации.
Проникающие травмы, сдавления и рваные раны
Тангенциальные повреждения скальпа в результате пулевого ранения могут вызывать неврологические симптомы или отсроченные эпилептические припадки, обусловленные мелкими геморрагиями и ушибами, даже если снаряд не проникает в мозг. Пули, входящие в мозг, вызывают веское повреждение благодаря своей громадной кинетической энергии. Раневой канал окружен цилиндрической зоной некроза. Травмы различаются в зависимости от типа снаряда; мягкие пули обычно раздрабливаются при ударе и оставляют по ходу своего движения металлические фрагменты, при этом имеет место диспропорционально малое поражение паренхимы мозга (см. рис.344-1, д). Пули, владеющие высокой скоростью и энергией, разрывают ткань и вызывают массивное разрушение мозга.
Пенетрирующие пулевые ранения приводят к прыткому (в течение нескольких минут) повышению внутричерепного давления, что обусловлено объемом вторичного кровоизлияния и ступенью развивающегося отека. Риск инфицирования неподражаемо высок при ранениях мягкими пулями, шрапнелью, гранатами и минами, поскольку мелкие металлические фрагменты переносят поверхностные бактерии и «загрязняют» мозг. Тем не менее большинство нейрохирургов назначают системные антибиотики с профилактической целью и проводят хирургическую обработку раны при всех типах проникающих травм. Травматические аневризмы могут формироваться в связи с разрывом стенок сосуда ударной волной от снаряда. Чаще всего раны входного отверстия локализуются на личике в области глазницы. Аневризмы характеризуются непредсказуемым течением; если происходит их разрыв, то обычно это посещает в течение первого месяца. Прогноз при огнестрельных ранениях благосклонный, если больной находится в сознании, и неблагоприятный, если с самого начала развивается кома.
Другие инородные тела, попавшие в полость черепа (осколки остроконечных приборов, частицы высокоскоростного резца и т. п.), могут остаться незамеченными, если при маленьких проникающих ранах не была проведена рентгенография черепа. Необходимо удалить инородное тело, обработать рану и провести тщательную ревизию области кровоизлияния и некроза.
Травматическая окклюзия и расслоение сосудов
Небольшая, иногда незначительная травма шеи может вызвать расслоение (отделение интимы или медии) внутренней сонной или позвоночной артерии. Иногда сходственные травмы могут быть получены во время проведения манипуляций на шее при хиропрактике. Тяжелая тупая травма шеи может вызвать расслоение в нескольких сантиметрах выше начала внутренней сонной артерии. У больных, находящихся в светлом сознании, отмечают местную боль в области шеи под внутренней сонной артерией, синдром Горнера и головную боль в передней доли черепа на той же стороне. У некоторых больных с расслоением внутренней сонной артерии в последующем развиваются обширные инсульты в бассейне средней мозговой артерии с гемиплегией, выпадением полей зрения и общей чувствительности и (при поражении доминантного полушария) афазией. У больных, находящихся в состоянии сомнолентности или комы, трудно диагностировать расслоение и инсульт, но о них свидетельствуют необъяснимая гемиплегия, односторонний миоз, признаки инфаркта мозга, выявляемые при КТ. При ангиографии обнаруживают типичный «признак отделения», характеризующийся протяженным сужением просвета сосуда длиной 5—10 см, или полную закупорку сонной артерии, начинающуюся с уровня на несколько сантиметров дистальнее бифуркации и иногда сопровождающуюся дистальной эмболией средней мозговой артерии. В редких случаях переломы основания черепа вызывают расслоение сонной артерии, начиная от точки входа артерии в череп. Травматические «ложные» аневризмы шейного отдела сонной артерии обусловливаются глубокими проникающими и иногда непроникающими тупыми травмами шеи. Пульсирующее объемное образование и шум над артерией подтверждают диагноз и указывают на необходимость восстановительной хирургической операции. Травматическое расслоение позвоночной артерии вызывает головокружение, рвоту, головную боль субокципитальной или супраорбитальной локализации и признаки ишемии боковых отделов продолговатого мозга. Эти симптомы часто связывают с ушибом вестибулярного аппарата. У больных в состоянии сомнолентности или комы единственным свидетельством закупорки позвоночной артерии может служить видимый на КТ инфаркт в нижнем отделе мозжечка.
Повреждения внутричерепных сосудов встречаются редко; исключение сочиняют проникающие ранения. Высокоскоростные снаряды, как уже обсуждалось выше, разрывают сосудистую стенку, приводя к формированию аневризм крупных сосудов вблизи от раны (обычно поверхностной ветви средней мозговой артерии). Уже имеющиеся мешковидные аневризмы могу